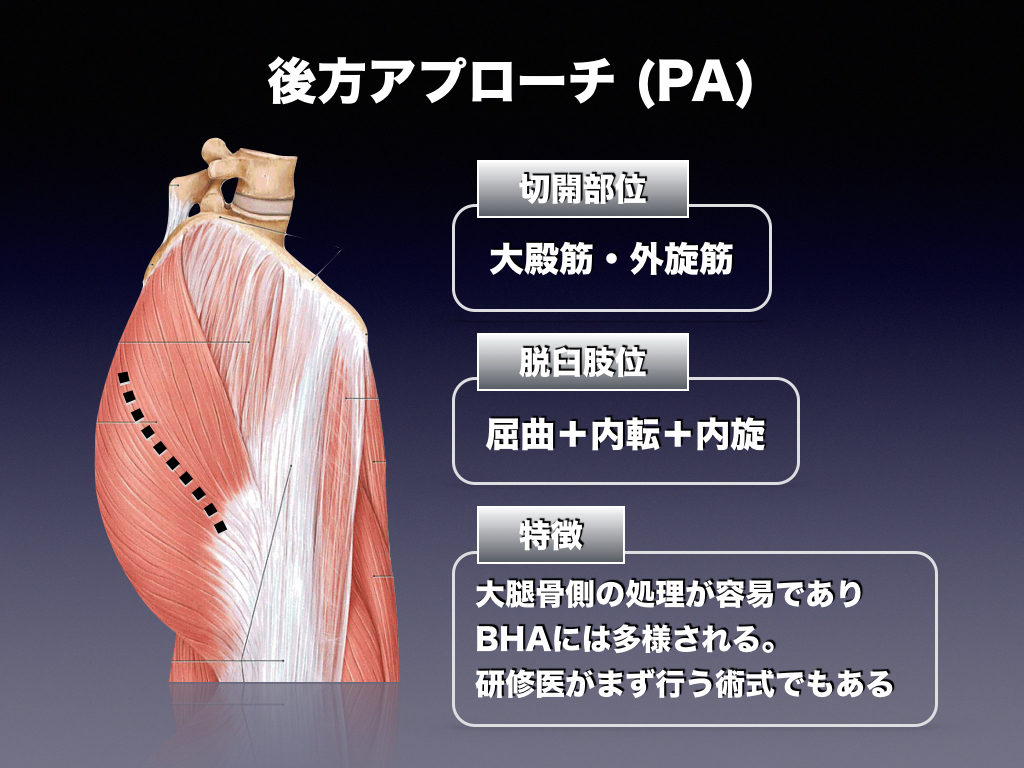
後方アプローチ(PA)
- 2018.02.05
- THA・BHA

後方アプローチについて
前回はTHA・BHAにおける5種類の術式の概要を紹介しました。今回はまずそのうちのひとつ、後方アプローチを紹介していきます。基本アプローチの5種類が分からない人は「THA・BHAの基本アプローチ」を確認してみて下さい。
後方アプローチ(PA)とは
初めに概念から説明して行きます。
後方アプローチは英語でPosterior Approachです。よく略字でPAと記載されます。また、我々が後方アプローチを言葉で述べるときは「後方」とそのまま言うことが多いです。
PA(後方アプローチ)はBHAのオペに最も多く用いられている手法です。
手術肢位は側臥位で行います。そのため両側を同時に手術することは不可能です。両側オペ予定の患者様は日を分けて手術をすることになります。
脱臼肢位は 屈曲+内転+内旋 です。
切開は筋そのものを切る「筋切開」であり切開部位は、
・大殿筋
・外旋六筋(梨状筋・上双子筋・内閉鎖筋・下双子筋・外閉鎖筋・大腿方形筋の近位部)
です。外旋六筋は、短外旋筋群・深層外旋筋群とも言われる。
外旋六筋を切らなければ骨頭まで辿り着けませんので必ず切ります。ちなみに大腿方形筋は大きな筋なので、近位部1/3のみの切開の場合が多いです。全部切ることはほとんどありません。
PAにおいても梨状筋・上双子筋・内閉鎖筋の3筋を切らずに残すERPというアプローチもある
基本情報はこれくらいです。
PAのメリットとデメリットは?
PA(後方アプローチ)のメリットとして、
大腿骨側の術野が確保しやすいため、大腿骨の処理が非常にやりやすいです。そのためオペも短時間で終了できるため感染等のリスクは低いです。短時間で済むため身体への負担も少ないです。
またオペ時間が短いため出血量も少なく済むし、麻酔時間も少なく済みます。体力のない高齢者にはよく選択されます。
PAは大腿骨側に挿入するステムをより正確な位置に設置しやすいため、ステムの設置不良なども起こりにくい術式でもあります。研修医などがBHAの執刀をする場合はまずPAで行う事が多いです。それほど確立された歴史の長い術式です。
PA(後方アプローチ)のデメリットとして、
大殿筋を大きく切開するため術後の座位での痛みが出やすい事があげられます。術創部が圧迫されたら誰だって痛いですよね。また、ADL上よくみられる股関節の深屈曲にて後方脱臼のリスクがあります。大殿筋・外旋筋を切開するため、術後の股関節伸展・外旋筋力の低下があげられます。
股関節伸展・外旋の出力低下や機能低下が身体に及ぼす影響は様々ありますね。その辺りは理学療法士の方々が詳しいですかね。
PAの特異性は?
PA(後方アプローチ)はインプラント設置後に外旋筋を縫合する場合と、縫合しない場合があります。
ご高齢で活動量も低いと判断された場合は外旋筋は縫合しません。縫合しない理由として、オペをより短時間で終わらせたい事と、活動量の低い高齢者ならば脱臼するほどたくさんは動かないし、外旋筋が十分に機能しなければいけないような動きはしない、という事です。
そのため縫合しない場合は残存する外旋筋は大腿方形筋の一部のみになります。縫合されずにいる外旋筋はやがて萎縮し身体内にて吸収されほとんどが消滅します。
縫合する場合は全ての外旋筋を骨ごと縫合します。切開する時点で大転子への関節包の付着部ごと外旋筋を剥離するような感じで切り取るため筋腹自体を切開するのではないです。
つまり「骨ごと縫合」とは縫合する際には切開された関節包(筋癒着部)と筋に糸をかけ、転子間稜(骨)に通して縫い付けることです。
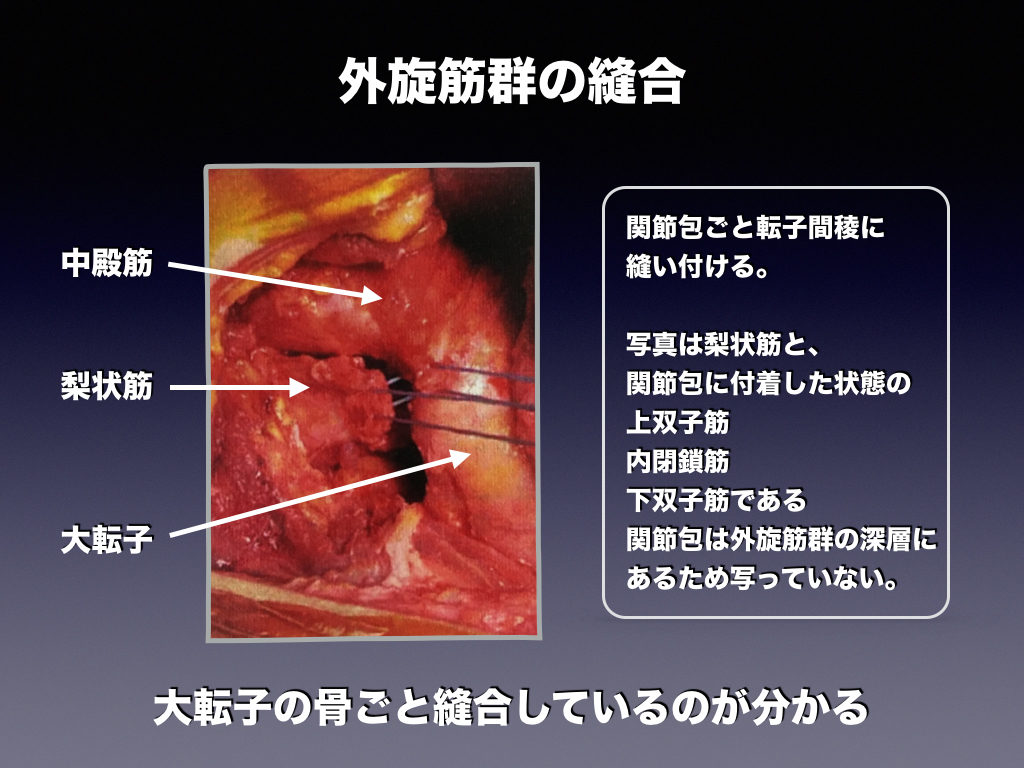
分かりにくいが、梨状筋・内閉鎖筋付近に医療用糸を通している。上双子筋・下双子筋は関節包に付着したままの状態でそのままついてきている状態。糸が転子間稜を貫き、骨ごと縫合されているのが確認できる。
ちなみに外旋筋の機能がしっかり回復するには半年は必要です。術後の拘縮や機能低下に注意してください。
また、術後のカルテ情報に外旋筋の縫合の有無は記載されている事はあまりありません。理学療法士などのセラピストの方々は術後の患者様の年齢や股関節の状態から推測するしかないですね。また術後の内旋可動域の変化や外旋筋力の変化である程度予想可能です。
または、可能ならば執刀医に直接確認するのが間違いありません。
後方アプローチ(PA)の紹介は以上です。
次回は後側方アプローチについて説明していきます。
記事一覧はこちら